Проявление рахита у ребенка в 2 года
Содержание статьи
Рахит
Рахит — заболевание быстрорастущего организма, характеризующееся нарушением минерального обмена и костеобразования. Рахит проявляется множественными изменениями со стороны опорно-двигательного аппарата (размягчением плоских костей черепа, уплощением затылка, деформацией грудной клетки, искривлением трубчатых костей и позвоночника, мышечной гипотонией и др.), нервной системы, внутренних органов. Диагноз устанавливается на основании выявления лабораторных и рентгенологических маркеров рахита. Специфическая терапия рахита предполагает назначение витамина D в комплексе с лечебными ваннами, массажем, гимнастикой, УФО.
Общие сведения
Рахит — полиэтиологическое заболевание обмена веществ, в основе которого лежит дисбаланс между потребностью детского организма в минеральных веществах (фосфоре, кальции и др.) и их транспортировкой и метаболизмом. Поскольку рахитом страдают преимущественно дети в возрасте от 2-х месяцев до 3-х лет, в педиатрии его часто называют «болезнью растущего организма». У детей старшего возраста и взрослых для обозначения подобного состояния используют термины остеомаляция и остеопороз.
В России распространенность рахита (включая его легкие формы) составляет 54-66% среди доношенных детей раннего возраста и 80% — среди недоношенных. У большинства детей в 3-4-месяца имеются 2-3 нерезко выраженных признака рахита, в связи с чем некоторые педиатры предлагают рассматривать данное состояние как парафизиологическое, пограничное (аналогично диатезу — аномалиям конституции), которое самостоятельно ликвидируется по мере взросления организма.
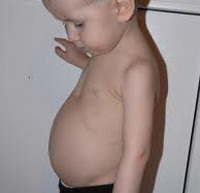
Рахит
Патогенез рахита
Определяющая роль в развитии рахита принадлежит экзо- или эндогенному дефициту витамина D: недостаточному образованию холекальциферола в коже, недостаточному поступлению витамина D с пищей и нарушению его метаболизма, что приводит к расстройству фосфорно-кальциевого обмена в печени, почках, кишечнике. Кроме этого, развитию рахита способствуют и другие метаболические нарушения — расстройство обмена белка и микроэлементов (магния, железа, цинка, меди, кобальта и др.), активизация перекисного окисления липидов, поливитаминная недостаточность (дефицит витаминов А, В1, В5, В6, С, Е) и пр.
Основными физиологическими функциями витамина D (точнее — его активных метаболитов 25-гидроксихолекальциферола и 1,25-дигидроксихолекальциферола) в организме служат: усиление всасывания солей кальция (Ca) и фосфора (P) в кишечнике; препятствие выведению Ca и P с мочой за счет усиления их реабсорбции в канальцах почек; минерализация костной ткани; стимуляция образования эритроцитов и др. При гиповитаминозе D и рахите замедляются все вышеперечисленные процессы, что приводит к гипофосфатемии и гипокальциемии (пониженному содержанию P и Ca в крови).
Вследствие гипокальциемии по принципу обратной связи развивается вторичный гиперпаратиреоз. Увеличение продукции паратиреоидного гормона обусловливает выход Ca из костей и поддержание его достаточно высокого уровня в крови.
Изменение кислотно-щелочного равновесия в сторону ацидоза препятствует отложению соединений P и Сa в костях, что сопровождается нарушением обызвествления растущих костей, их размягчением и склонностью к деформации. Взамен полноценной костной ткани в зонах роста образуется остеоидная необызвествленная ткань, которая разрастается в виде утолщений, бугров и т. д.
Кроме минерального обмена, при рахите нарушаются и другие виды обмена (углеводный, белковый, жировой), развиваются расстройства функции нервной системы и внутренних органов.
Причины рахита
Развитие рахита в большей степени связано не с экзогенным дефицитом витамина D, а с его недостаточным эндогенным синтезом. Известно, что более 90% витамина D образуется в коже вследствие инсоляции (УФО) и лишь 10% поступает извне с пищей. Всего 10-минутное локальное облучение лица или кистей рук способно обеспечить синтез необходимого организму уровня витамина D. Поэтому рахит чаще встречается у детей, рожденных осенью и зимой, когда солнечная активность крайне низка. Кроме этого, рахит наиболее распространен среди детей, проживающих в регионах с холодным климатом, недостаточным уровнем естественной инсоляции, частыми туманами и облачностью, неблагополучной экологической обстановкой (смогом).
Между тем, гиповитаминоз D является ведущей, но не единственной причиной рахита. Дефицит солей кальция, фосфатов и других остеотропных микро- и макроэлементов, витаминов у детей раннего возраста может быть вызван множественными рахитогенными факторами. Поскольку наиболее усиленное поступление Ca и P к плоду отмечается на последних месяцах беременности, то к развитию рахита более склонны недоношенные дети.
К возникновению рахита предрасполагает повышенная физиологическая потребность в минеральных веществах в условиях интенсивного роста. Дефицит витаминов и минералов в организме ребенка может быть следствием неправильного рациона беременной или кормящей женщины, либо самого грудничка. Нарушению всасывания и транспортировки Ca и P способствует незрелость ферментных систем либо патология ЖКТ, печени, почек, щитовидной и паращитовидных желез (гастрит, дисбактериоз, синдром мальабсорбции, кишечные инфекции, гепатит, атрезия желчных путей, ХПН и др.).
К группе риска по развитию рахита относятся дети с неблагополучным перинатальным анамнезом. Неблагоприятными факторами со стороны матери служат гестозы беременных; гиподинамия в период беременности; оперативные, стимулированные или стремительные роды; возраст матери моложе 18 и старше 36 лет; экстрагенитальная патология.
Со стороны ребенка определенную роль в развитии рахита могут играть большая масса (более 4 кг) при рождении, чрезмерная прибавка в весе или гипотрофия; ранний перевод на искусственное либо смешанное вскармливание; ограничение двигательного режима ребенка (слишком тугое пеленание, отсутствие детского массажа и гимнастики, необходимость длительной иммобилизации при дисплазии тазобедренных суставов), прием некоторых лекарств (фенобарбитала, глюкокортикоидов, гепарина и др.). Доказана роль гендерных и наследственных факторов: так, к развитию рахита более предрасположены мальчики, дети со смуглой кожей, II (А) группой крови; реже рахит встречается среди детей с I (0) группой крови.
Классификация рахита
Этиологическая классификация предполагает выделение следующих форм рахита и рахитоподобных заболеваний:
- Витамин-D-дефицитного рахита (кальцийпенического, фосфоропенического варианта)
- Витамин-D-зависимого (псевдодефицитного) рахита при генетическом дефекте синтеза в почках 1,25-дигидроксихолекальциферола (тип 1) и при генетической резистентности рецепторов органов-мишеней к 1,25-дигидроксихолекальциферолу (тип 2).
- Витамин D-резистентного рахита (врожденного гипофосфатемического рахита, болезни Дебре-де-Тони-Фанкони, гипофосфатазии, ренального тубулярного ацидоза).
- Вторичного рахита при заболеваниях ЖКТ, почек, обмена веществ или индуцированного лекарственными препаратами.
Клиническое течение рахита может быть острым, подострым и рецидивирующим; степень тяжести — легкой (I), среднетяжелой (II) и тяжелой (III). В развитии заболевания выделяют периоды: начальный, разгара болезни, реконвалесценции, остаточных явлений.
Симптомы рахита
Начальный период рахита приходится на 2-3-й месяц жизни, а у недоношенных на середину — конец 1-го месяца жизни. Ранними признаками рахита служат изменения со стороны нервной системы: плаксивость, пугливость, беспокойство, гипервозбудимость, поверхностный, тревожный сон, частые вздрагивания во сне. У ребенка усиливается потливость, особенно в области волосистой части головы и затылка. Клейкий, с кисловатым запахом пот раздражает кожу, вызывая появление стойких опрелостей. Трение головой о подушку приводит к образованию на затылке очагов облысения. Со стороны костно-мышечной системы характерно появление мышечной гипотонии (вместо физиологического гипертонуса мышц), податливости черепных швов и краев родничка, утолщений на ребрах («рахитических четок»). Продолжительность течения начального периода рахита составляет 1-3 месяца.
В период разгара рахита, который обычно приходится на 5-6-ой месяц жизни, отмечается прогрессирование процесса остеомаляции. Следствием острого течения рахита может служить размягчение черепных костей (краниотабес) и одностороннее уплощение затылка; деформация грудной клетки с вдавлением («грудь сапожника») или выбуханием грудины (килевидная грудь); формирование кифоза («рахитический горб»), возможно — лордоза, сколиоза; О-образное искривление трубчатых костей, плоскостопие; формирование плоскорахитического узкого таза. Кроме костных деформаций, рахит сопровождается увеличением печени и селезенки, выраженной анемией, мышечной гипотонией («лягушачьим» животом), разболтанностью суставов.
При подостром течении рахита возникает гипертрофия лобных и теменных бугров, утолщение межфаланговых суставов пальцев рук («нити жемчуга») и запястий («браслетки»), реберно-хрящевых сочленений («рахитические четки»).
Изменения со стороны внутренних органов при рахите обусловлены ацидозом, гипофосфатемией, расстройствами микроциркуляции и могут включать одышку, тахикардию, снижение аппетита, неустойчивый стул (диарею и запоры), псевдоасцит.
В период реконвалесценции нормализуется сон, уменьшается потливость, улучшаются статические функции, лабораторные и рентгенологические данные. Период остаточных явлений рахита (2-3 года) характеризуется остаточной деформацией скелета, мышечной гипотонией.
У многих детей рахит протекает в легкой форме и не диагностируется в детском возрасте. Дети, страдающие рахитом, часто болеют ОРВИ, пневмонией, бронхитом, инфекциями мочевыводящих путей, атопическим дерматитом. Отмечается тесная связь рахита и спазмофилии (детской тетании). В дальнейшем у детей, перенесших рахит, часто отмечается нарушение сроков и последовательности прорезывания зубов, нарушение прикуса, гипоплазия эмали.
Диагностика рахита
Диагноз рахита устанавливается на основании клинических признаков, подтвержденных лабораторными и рентгенологическими данными. Для уточнения степени нарушения минерального обмена проводится биохимическое исследование крови и мочи. Важнейшими лабораторными признаками, позволяющими думать о рахите, служат гипокальциемия и гипофосфатемия; увеличение активности щелочной фосфатазы; снижение уровня лимонной кислоты, кальцидиола и кальцитриола. При исследовании КОС крови выявляется ацидоз. Изменения в анализах мочи характеризуются гипераминоацидурией, гиперфосфатурией, гипокальциурией. Проба Сулковича при рахите отрицательная.
При рентгенографии трубчатых костей выявляются характерные для рахита изменения: бокаловидное расширение метафизов, нечеткость границ между метафизом и эпифизом, истончение коркового слоя диафизов, неотчетливая визуализация ядер окостенения, остеопороз. Для оценки состояния костной ткани может использоваться денситометрия и КТ трубчатых костей. Проведение рентгенографии позвоночника, ребер, черепа, нецелесообразно ввиду выраженности и специфичности в них клинических изменений.
Дифференциальная диагностика при рахите проводится с рахитоподобными заболеваниями (D-резистентным рахитом, витамин-D-зависимый рахитом, болезнью де Тони-Дебре-Фанкони и почечным тубулярным ацидозом и др.), гидроцефалией, ДЦП, врожденным вывихом бедра, хондродистрофией, несовершенным остеогенезом.
Лечение рахита
Комплексная медицинская помощь ребенку с рахитом складывается из организации правильного режима дня, рационального питания, медикаментозной и немедикаментозной терапии. Детям, страдающим рахитом, необходимы ежедневное пребывание на свежем воздухе в течение 2-3 часов, достаточная инсоляция, более раннее введение прикорма, закаливающие процедуры (воздушные ванны, обтирания). Важное значение имеет правильное питание кормящей мамы с приемом витаминно-минеральных комплексов.
Специфическая терапия рахита требует назначения витамина D в лечебных дозах в зависимости от степени тяжести заболевания: при I ст. — в суточной дозе 1000-1500 МЕ (курс 30 дней), при II — 2000-2500 МЕ (курс 30 дней); при III — 3000-4000 МЕ (курс — 45 дней). После окончания основного курса витамин D назначается в профилактической дозе (100-200 МЕ/сут.). Лечение рахита следует проводить под контролем пробы Сулковича и биохимических маркеров для исключения развития гипервитаминоза D. Поскольку при рахите часто отмечается полигиповитаминоз, детям показан прием мультивитаминных комплексов, препаратов кальция, фосфора.
Неспецифическое лечение рахита включает массаж с элементами ЛФК, общее УФО, бальнеотерапию (хвойные и хлоридно-натриевые ванны), аппликации парафина и лечебных грязей.
Прогноз и профилактика
Начальные стадии рахита хорошо поддаются лечению; после адекватной терапии отдаленные последствия не развиваются. Тяжелые формы рахита могут вызывать выраженные деформации скелета, замедление физического и нервно-психического развития ребенка. Наблюдение за детьми, перенесшими рахит, проводится ежеквартально, не менее 3 лет. Рахит не является противопоказанием для профилактической вакцинации детей: проведение прививок возможно уже через 2-3 недели после начала специфической терапии.
Профилактика рахита делится на антенатальную и постнатальную. Дородовая профилактика включает прием беременной специальных микронутриентных комплексов, достаточное пребывание на свежем воздухе, полноценное питание. После родов необходимо продолжать прием витаминов и минералов, осуществлять грудное вскармливание, придерживаться четкого распорядка дня, проводить ребенку профилактический массаж. Во время ежедневных прогулок личико ребенка следует оставлять открытым для доступа к коже солнечных лучей. Специфическая профилактика рахита новорожденным, находящимся на естественном вскармливании, осуществляется в осенне-зимне-весенний период с помощью витамина D и УФО.
Источник
Как лечить рахит у детей после года
Причина возникновения рахита у детей — дефицит витамина D. Этот витамин не вырабатывается в организме, и получить его можно только извне. Он образуется в коже под воздействием солнечных лучей, а также содержится в некоторых продуктах. Чаще всего рахит возникает в первые три года жизни.
Еще в конце прошлого века рахит был самым распространенным заболеванием у детей до 2 лет, особенно у тех малышей, которые находились на искусственном вскармливании. Часто страдали от рахита дети в северных странах, где мало солнца. Сейчас ситуация с рахитом благодаря лечению и профилактике улучшилась.
Обычно это заболевание проявляется в 2-3 месяца. Потому для профилактики педиатр рекомендует маме давать малышу витамин D в соответствующей возрастной дозировке. При появлении у ребенка первых признаков рахита обязательно назначается лечение:
— увеличивается дозировка витамина D,
— если малыш на грудном вскармливании, то в рацион мамы включаются продукты, богатые кальцием (этот элемент помогает усваиваться витамину D),
— малышу на искусственном вскармливании рекомендуются смеси, обогащенные кальцием и витамином D,
— назначаются физиотерапевтические процедуры.
Рахит после года
Если вовремя не обратить внимания на признаки рахита, то после года это заболевание вызовет деформации нижних конечностей. Они могут быть О-образными или Х-образными.
В принципе Х-образные ноги, когда колени развернуты друг к другу, могут наблюдаться у ребенка до 4 лет. Чтобы заметить отклонение, нужно просто внимательно посмотреть на ребенка спереди. Если вы обнаружите, что его колени смотрят в разные стороны, не беспокойтесь: этот недостаток встречается у детей довольно часто.
Специалисты считают, что большинство из того, что кажется деформацией, на самом деле ею не является.
Известно, что окончательно приспособиться к жизни в вертикальном состоянии ребенку удается лишь к подростковому возрасту, а это значит, что все, что происходит с коленями малыша до этого момента, укладывается в понятие нормы.
Но поскольку Х-образные и О-образные искривления ног могут быть связаны с рахитом, лучше обратиться к врачу. Тем более это надо сделать, если на лучезапястных суставах и фалангах пальцев сформировались утолщения, у ребенка наблюдается распластанный («лягушачий») живот, малыш склонен к анемии, у него появляется одышка, снижен аппетит.
Лечение рахита после года
Если речь действительно идет о рахите, педиатр назначит ребенку витамин D3. Детям первых 2 лет полагается 500 МЕ, то есть 1 капля препарата в день (МЕ — международная единица, равная 0,025 мг).
Давать препараты витамина D3 детям лучше в первой половине дня, чтобы не было проблем с ночным сном. Если же после приема витамина D3 ребенок становится раздражительным и капризным, плохо спит, обсудите с врачом замену препарата.
Если начиная с 2 лет проблемы с ногами будут усугубляться, и вы начнете замечать явную асимметрию, то каждые полгода малыша придется показывать врачу-ортопеду. В случае необходимости доктор направит ребенка на рентген.
Проблемы с ногами после года могут возникнуть и потому, что ребенок предпочитает W-образную позу: когда попа расположена между ног, а пятки врозь, при этом голени вывернуты слегка наружу. Если взглянуть на ребенка прямо сверху, его ноги словно формируют английскую букву W. При такой позе мышцы бедер и икр не развиваются, и ортопеды подозревают, что позже это может привести развитию двустороннего плоскостопия. Рахит еще больше усугубит ситуацию.
Поздний рахит
У детей старше 4 лет может развиться поздний рахит. Это связано с нарушениями фосфорно-кальциевого обмена в период бурного роста. Причины таких нарушений — недосып, не соответствующий возрасту рацион (острая нехватка в нем продуктов, содержащих кальций и витамин D — творога, яиц, молока, кисломолочных продуктов). При этом ребенок часто потеет, быстро утомляется, раздражителен, плохо спит, плохо ест, рассеян и раздражителен, жалуется на боли в ногах. Кроме того, у него нарушается осанка и развивается плоскостопие.
Лечение заключается в приеме витамина D в соответствующей возрасту дозировке, корректировке рациона, доктор может направить также на физиотерапевтические процедуры.
Источник: ( Ссылка )
Источник
Рахит у детей: причины, симптомы, профилактические меры
Рахит — это заболевание у детей младенческого и раннего возраста, которое характеризуется нарушением обмена веществ и недостаточным отложением кальция и фосфора в костях. В результате у ребенка неправильно формируется скелет. В России ту или иную степень рахита диагностируют в среднем у 60% детей раннего возраста[1].
В статье расскажем о причинах и признаках рахита у ребенка, а также о методах предупреждения болезни.
Причины рахита
О рахите говорили еще древнегреческие ученые, а первое подробное описание заболевания появилось в XVII веке. В прошлом столетии, когда медицина сделала большой шаг вперед, врачам удалось выяснить причины возникновения, а также определить особенности развития этой болезни.
Один из главных факторов, приводящих к развитию младенческого рахита, — дефицит витамина Д (кальциферола). Кальциферол помогает необходимым для построения скелета микроэлементам усваиваться в кишечнике и поступать в кости. При дефиците витамина Д нарушается минерализация костной ткани, то есть кальций и фосфор не откладываются в организме в нужном количестве. У взрослых при таком расстройстве обмена развивается остеомаляция[2], а у детей — рахит[3].
Это интересно
В начале XX века ученые, проводя опыты на собаках, обнаружили, что рахитом не страдают животные, получающие рыбий жир. Первоначально антирахитические качества приписали витамину A, но последующие наблюдения продемонстрировали, что и без него продукт работает аналогичным образом. Стало ясно, что за предупреждение рахита ответственно другое вещество, присутствующее в рыбьем жире. Найденный витамин, четвертый по счету, обозначили буквой Д.
Витамин Д представлен разными формами, но для организма важнее всего колекальциферол (витамин Д3). Прежде чем перейти в активную форму, колекальциферол накапливается в печени и почках. В организм ребенка витамин Д3 попадает двумя путями:
- поступает с питанием (материнским молоком или детской молочной смесью);
- вырабатывается в коже под воздействием ультрафиолетовых лучей.
Из этого можно сделать вывод о том, каким детям сильнее всего грозит нехватка витамина Д (основная причина рахита).
Отдельно стоит поговорить о факторе недостаточной инсоляции. Почти на всей территории нашей страны средняя продолжительность светового дня слишком мала для того, чтобы витамин Д3 вырабатывался в необходимом количестве. Ультрафиолетовые лучи нужного спектра не проходят через облака, стекло, одежду, солнцезащитный крем, также их доступу мешают загрязненность воздуха и пыль. Так что даже долгие прогулки в ясную погоду (которая в центральных и северных районах страны бывает довольно редко) не спасают от дефицита витамина Д как главной причины развития рахита[4].
Признаки рахита у ребенка: заметить вовремя!
В экономически развитых странах, благодаря квалифицированным специалистам и наличию необходимых лекарственных средств, тяжелые формы рахита — относительная редкость. Однако даже при среднем и легком течении болезни серьезно нарушается физическое развитие ребенка, а последствия остаются на всю жизнь. Поэтому так важно вовремя увидеть и распознать симптомы рахита у детей.
У этого заболевания выделяется несколько стадий.
Рахит может проявиться у малышей уже в один-полтора месяца. В начальном периоде даже внимательные родители далеко не всегда видят симптомы болезни — настолько слабы и неспецифичны первые признаки рахита. Но уже в три-четыре месяца можно заметить изменения в состоянии ребенка. Деформации костей на этой стадии еще нет, на первом плане — расстройства нервной системы и вегетативные нарушения. Симптомами начального периода рахита являются:
- Повышенная тревожность и беспокойство. Должны насторожить частый плач и плохой сон (ребенок с трудом засыпает и постоянно пробуждается), нередко ребенок находится в состоянии испуга.
- Сниженный аппетит. Малыш без охоты берет грудь или пустышку, сосет недолго и неактивно.
- Повышенное потоотделение, которое возникает как проявление расстройства вегетативной нервной системы. Особенно интенсивно, как правило, потеет затылок. Стараясь избавиться от неприятных ощущений, малыш трется головой о постель, из-за чего выпадают волосы. Облысение затылка педиатры рассматривают как один из ранних признаков рахита.
- Гипотония мышц. Стоит обратить внимание, как спит малыш: если у спящего ребенка сжаты кулачки и руки чуть согнуты в локтях — это норма. Полностью расслабленные конечности — тревожный признак.
На стадии разгара болезни, которая наступает примерно через две-четыре недели с момента возникновения начальных признаков рахита, все перечисленные симптомы усугубляются. Родители замечают, что по физическому развитию ребенок отстает от возрастной нормы, становление психомоторных навыков задерживается. Из-за мышечной гипотонии возникают запоры, живот приобретает характерный «рахитический» вид — становится «надутым». Развивается анемия, слабеет иммунитет, ребенок то и дело болеет ОРВИ.
К неврологическим расстройствам, потливости и мышечной слабости добавляются нарушения костеобразования. Кости черепа в местах соединения и около родничков становятся тонкими и податливыми, в области лба и затылка формируются бугры, затылок уплощается, голова из-за этого приобретает несимметричную форму. У детей с рахитом задерживается прорезывание зубов, нарушается последовательность их появления, рано возникает кариес. Деформация лицевых костей ведет к неправильному прикусу.
Патологические изменения при рахите затрагивают грудную клетку, позвоночник, тазовые кости и конечности. В тех местах, где ребра соединяются с грудиной, появляются бугорки — рахитические «четки». Грудная клетка деформируется. По мере становления навыка хождения начинают особенно бросаться в глаза нарушения осанки, искривления позвоночника и ног («колесом» или в виде буквы Х).
Со временем наступает выздоровление. Постепенно рост ребенка замедляется, а состояние приходит в норму: стабилизируется деятельность нервной системы, проходит потливость, восстанавливается тонус мышц, по физическому и психомоторному развитию малыш догоняет сверстников. В крови нормализуется содержание кальция и фосфора, при рентгеновском исследовании можно увидеть увеличение плотности костей. Полное выздоровление может наступить к двум-трем годам[5].
Но перенесенное заболевание дает о себе знать в течение всей жизни, и, чем тяжелее оно протекало, тем сильнее выражены остаточные явления. Нередко у взрослых людей, переболевших в детстве рахитом, наблюдаются нарушения осанки, искривление ног, сужение таза (для женщин это может стать проблемой при родах).
Поэтому, обнаружив первые признаки рахита у грудничка, нужно незамедлительно сообщить об этом педиатру. Врач даст направление на лабораторные анализы (исследование уровня витамина Д в крови) и при необходимости порекомендует профилактические или лечебные мероприятия.
Профилактика рахита у малышей
Главное направление общей профилактики рахита у грудничков — правильное сбалансированное питание. В идеале это естественное вскармливание, причем большую роль играет разнообразие рациона кормящей матери. В этот период ей рекомендуется обеспечить дополнительный источник витамина Д3 в виде определенных продуктов (злаки, молоко, апельсины, говяжья печень, лосось), а также препаратов. Если с грудным вскармливанием возникли проблемы, необходимо подобрать подходящую молочную смесь: в ней должен содержаться весь комплекс витаминов и минералов, нужных ребенку (включая, конечно, кальций и витамин Д3).
Это важно
Принимать меры по предотвращению рахита у ребенка нужно уже во время беременности. Будущая мать должна полноценно и разнообразно питаться, следить за тем, чтобы в рационе было достаточно молочных продуктов, мяса и рыбы, фруктов и овощей. Женщине в этот период следует чаще бывать на свежем воздухе, уделять время умеренной физической активности. С профилактической целью назначают прием препаратов витамина Д (норма витамина во время беременности и кормления грудью, согласно клиническим рекомендациям, составляет 800-1200 МЕ в сутки)[6].
Профилактика рахита у детей раннего возраста предусматривает обязательное соблюдение норм гигиены и организацию правильного режима. Мама должна обеспечить физическую активность малыша: для этого выполняют массаж, проводят занятия гимнастикой. Полезны ежедневные прогулки на свежем воздухе.
Но общих мер профилактики рахита у детей часто бывает недостаточно. Для коррекции дефицита витамина Д нужны специфические методы — прием препаратов колекальциферола в виде биодобавок или лекарственных средств. Педиатры отдают предпочтение вторым, так как статус лекарства означает, что препарат прошел испытания на эффективность и безопасность, его качество подтверждено строгим контролем.
Профилактику рахита витамином Д советуют начинать с четвертой-пятой недели жизни ребенка. Рекомендуемая доза для здоровых доношенных детей составляет 500 МЕ в сутки[7]. В течение первых двух лет жизни давать малышу витамин Д3 следует осенью, зимой и весной, когда недостаточно солнечного света. Жителям северных регионов желательно проводить профилактику и летом[8].
Для недоношенных детей профилактическая доза выше: в течение первого года жизни им необходимо давать 1000 МЕ витамина Д3 в сутки. В дальнейшем для них действуют те же рекомендации, что и для малышей, родившихся в срок[9].
В регионах с умеренным климатом рахит у детей встречается довольно часто. Лучше не ждать появления симптомов заболевания, а вовремя его предотвратить. В профилактике рахита важнее всего обеспечить достаточное поступление витамина Д в организм. Для этого назначают прием препаратов кальциферола.
** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на сентябрь 2020 года.
Источник